こんにちは、日本オランダ徒手療法協会の木内です。
今回ご紹介する記事では、リハビリテーションプログラムを提供する上で重要な2つのポイントをお伝えいたします。
①運動パターン
②姿勢/動作を動画で撮影する
たとえば、変形性の膝関節症等リハビリテーションでは、炎症を抑える治療を行い、炎症等が沈静化するのを待ちます。
その後に生じる可動域制限や不動による筋の癒着、筋力低下による膝の不安定性に対して対症療法を行い、痛みがなくなって歩けるようになったら、リハビリは終了。
しかし、日常の生活に戻りしばらくすると・・・炎症が再燃して膝に水が溜まる患者。
繰り返される症状の原因は“運動のパターン”に原因があるかも知れません。
私たちは、患者の根本原因を解決するためには、姿勢/動作に対しての強い拘りを持ってアプローチし、患者自身が修正する力を獲得できるようアプローチする必要があります。
東欧のトレーニング学をドイツで、リハビリテーションテクニックや多角的な視点で診る現地オランダの医療現場を知る、当協会代表理事:土屋潤二氏による記事の紹介です。
月刊スポーツメディスン No.193 8月号 2017年
連載 運動を制限する要素の考え方③
-「巧みな動作・姿勢制御」獲得の基礎:感覚器−脳−運動器をつなぐ求心性/遠心性神経がつくり上げる“運動パターン”-

アライメントの崩れを見つけ、可動域制限のある関節にアプローチし、筋トレもしたけれど時々再発させて、「どうしてなんだろう?」と悩んでいる療法士は多いのではないでしょうか?
治療といえば、ただ無理をさせずに組織の修復時間を稼ぎ、リハビリといえば、可動域制限を取り除いた後に局所を動かして、自重やゴムバンドを使って筋トレをして、最終的に歩かせれば終了・・・などと毎回同じプロトコールで疑問を持たずにやってきたけれど、結果が安定しない。それには理由があります。
治療結果を左右する要因の一つは「局所の抵抗力vs負荷のバランス」であり、もう一つは「動的なアライメントの矯正」です。とにかく十分に強い局所に戻して、部分的に極端に伸張されたり/ぶつかったりしない効率のよい姿勢や動きを再獲得できたとき、この2つの要因両方が揃ったときに、治療結果が安定してきます。
ただし、その「動的アライメントの矯正」には難しい技能が求められます。
「静的アライメント」であれば、関節モビライゼーションや筋ストレッチ、組織間リリースなど物理的に関節の矯正ができますが、「動的アライメント」では、動作をコントロールする脳神経についての知識が必要です。
ひとつの動作は、複数の関節を調和しながら動かすことで完成します。
治療やリハビリの成績を上げるためには、この「動的アライメントの矯正」の考え方からさらに進めて「ヒトはどうやって感覚器と運動器をとで姿勢を制御しているのか?」といった原理原則を応用します。それが理解できれば、姿勢/動作の改善を目的にしたアプローチ方法を積極的に工夫することができることでしょう。
今回紹介する考え方には、旧ソビエト社会主義連邦(=ソ連)と旧東ドイツ発祥の“トレーニング学”や“運動学”の理論が少し入ってきます。
この理論は、アメリカやアメリカの影響を今なお強く受けている日本のスポーツ場面で、指導する方法としての“トレーニング論”や“コーチング指導”の基となっています。ですが、医療場面ではほとんどその情報は知られていません。
1990年までの東西冷戦時代に、ソ連と東ドイツは、社会主義国の優秀性を国内外に示すためにオリンピックで金メダルを勝ち取る政策を強く推し進めていました。
その政策とは、タレント発掘にはじまり、タレント育成で効果的に金メダルを獲得するための“動きづくり”がおもなテーマとなりました。さらにこの2国は当然、経験則に終わらないよう、成果を永続的にするためにしっかりとデータを取り、研究をしながら実践をしていました。
この分野は、おそらく、まったくはじめて接する読者が多いと思いますので、少し理解するのが難しいかも知れません。ですが、もし、理解できれば、姿勢・動作の改善を目的としたリハビリ場面で、プログラムを立案することに関して、積極的に意図を持って工夫することができるようになってきます。
早速以下、いつもと同様に、T:土屋潤二、S:生徒で示し、対話形式で進めていきます。
筋の収縮様式が違うと神経の伝達パターンが違う
T:前回、「筋の収縮様式が違うだけで、体内刺激を受ける感覚器や運動器がまったく異なり、神経の伝達パターンがまったく違う」ことを求心性神経と遠心性神経を合わせたモデルで考えてみましたね。
S:え? どういうことでしたっけ?
T:ふ〜(困)。
S:いえいえ、覚えているのですが(慌てる)、復習ということで、もう一度、説明をお願いします。
T:仕方がありませんね。わかりました。
S:ありがとうございます!
T:運動器と言われる筋肉や腱、靱帯などに神経があると思いますが、覚えていますか?
S:もちろんです(笑顔)! 筋の収縮には運動神経。腱や筋腹に感覚神経として筋紡錘や腱紡錘ががありますよね?それで関節まわりにも感覚器があって、関節の動きを常にウォッチして、その情報を基に運動神経を介して筋肉を収縮させています。
T:お、意外に理解していますね。それでは、コンセントリックな収縮とエキセントリックな収縮では、筋肉の収縮様式が違いますが、それぞれの神経での伝達パターンはどうなっているのでしょうか?
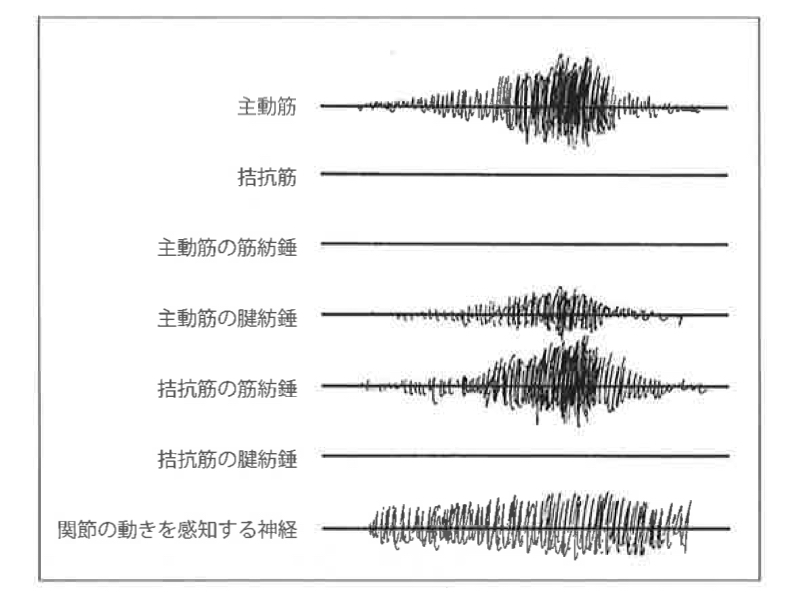
<図1 コンセントリックの図>
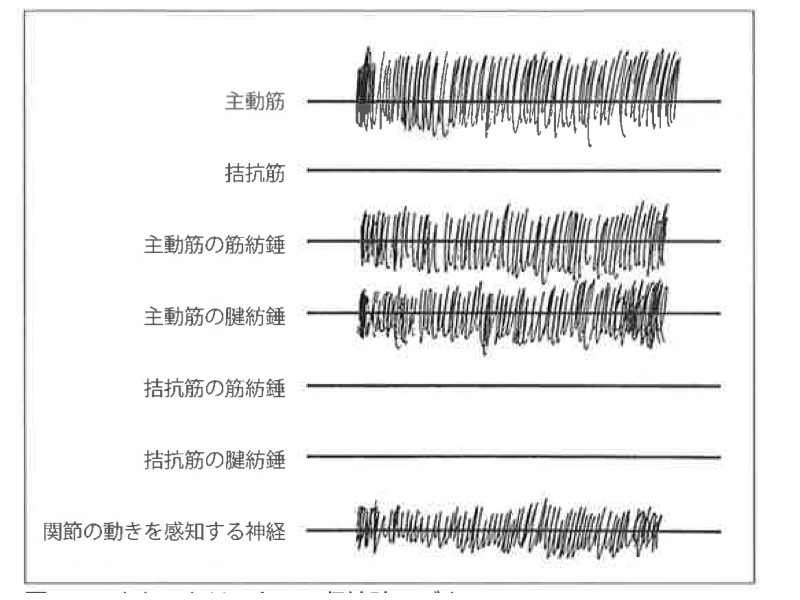
<図2 エキセントリックの図>
S:筋収縮をさせるためにはまず、どちらも運動神経が働いているのですが、まず関節の動きは全く真逆になります。
ですので、関節の感覚神経の伝達パターンはまったく違います。
さらに腱紡錘や筋紡錘も「伸ばされるのか (←→)/伸びないどころか縮む(→←)」ので、伝達パターンはまったく異なります。
T:そう、筋の収縮様式が違うと神経の伝達パターンは変わってしまいます。
運動パターン
T:話を進めます。実際の姿勢/動作を考えたときには、複数の筋グループで支えたり/動いたりしますよね?
S:はい。
T:実際の動きは、体内では神経の伝達パターンの組み合わせが、それはそれは複雑です。いくつかの原始反射も含め、一定した姿勢/動作を実現するための位置情報や筋肉や靱帯の張り具合・・などの情報を脳に「アウトプット(遠心性)」して筋グループを調和しながら収縮させていきます。
S:神経は本当に大切ですね。
T:スポーツアスリートは、その調整が非常に巧みですが、そうでない人はどうなっていると思いますか?
S:不必要に力んでしまったり、タイミング悪く筋肉を収縮させてしまったりして、目的した動きからかけ離れた不器用な動きになってしまったりします。
T:よく観察すると、上手い人と下手な人との差は、そういった違う体の使い方をしていますよね。一般的に関節を動かすなら、主導筋を働かせる際に拮抗筋を弛緩できれば効率はよくなります。関節を固定するのには、関節周囲の筋グループ全てを同時に収縮させる必要がありますよね。いずれにしましても、滑らかで巧みな動作を実現するには、正しい動的なアライメントを維持しつつ、精密な動きを実現できる「調和している感覚神経−脳−運動神経−筋肉の関係 (=運動パターン)」が必要です。
S:ハイ先生、質問です。どうしたら運動パターンが身につきますか?
T:「運動パターン」を定着させるにはですね、理想的には、同じ動作を繰り返すだけです(笑)。
S:それだけなんですか?本当に?
T:そうです!! ですが、これができない!
そして違った動きをすれば、その違った神経の伝達パターンが「運動パターン」に影響を与えてしまします。
違った動きを繰り返してしまえば、間違った「運動パターン」が身につきます。
S:同じ感覚、同じスピード、同じ難易度・・・ってこだわると終わりがないようですけど。
T:ですが、多くの一般患者さんや選手たちは、動作まで気を使ってトレーニングをこなして行く意識は希薄ではないでしょうか?治療家もこだわりをもって姿勢/動作を教えていないですし、患者は与えられたトレーニングプログラムをこなすだけですので、精度の高い運動パターンは身につかないままリハビリテーションが修了してしまうことも。
ちなみに、身体を動かすことは、これまで脳の活動とは別だと考えられてきましたが、結局今では、感覚器や運動器を介した脳の活動である・・・という専門家が出てきています。
姿勢/動作を動画撮影で評価する。
T:それでは、姿勢や動作はどのように評価しようか?
S:評価? 評価するなら何か指標が欲しいですね。
T:具体的な指標があればよいのですが・・・。
S:先生!では、可動域や筋力など全身の関節を測っておくのはどうでしょうか?
T:運動パターンは測定できそうですか?
S:う〜ん、できなさそう。
T:そうですね。それぞれの「姿勢制御」や「動きの巧みさ」を数値化などすることは確かに難しいですね。ですが、運動経験がかなりある人であれば、主観的にその運動が正しいかどうか判断できます。静止画や動画で撮影するなど撮影技術を使って確認することは、結構、スポーツ現場で使われている方法です。

S:ビデオ撮影を携帯でやっている人を見たことがあります。
T:へ〜、そうですか。何をやっていましたか?
S:野球の投手で投球フォームの撮影だったそうですが、何球か投げると撮影をして、その直後に二人で何やら動画を見ながらフォームチェックしていました。
T:それはまさにスポーツ場面で、パフォーマンスをあげるためにフォームを矯正していくところだったんでしょう。医療現場でも今後、こういった方法はどんどん応用されていくべきです。それに今は、YouTubeなどで世界中で撮影された動画をチェックできますので、誰にでも容易に比較ができるようになりました。
S:先生、私も応用してみたいと思います。
T:姿勢や動作を改善するためにプログラムを作ったならば、当然、その前後にどう変化したのかを評価すべきです。しかも崩壊した「運動パターン」を身につけていくのであれば、鏡でもよいのですが、スロー再生などができる動画は、患者さんや選手の理解を助けます。ぜひ、携帯でよいですので動画撮影をまずはやってみてください。
※なお、この文章は編集部の許可を得て掲載しております。

コメントを残す